MOVEMBER - Risposte alle domande più frequenti sul tumore alla prostata
Platon Nicolas, Radiologo, Affidea Svizzera
1. Il tumore alla prostata è frequente?
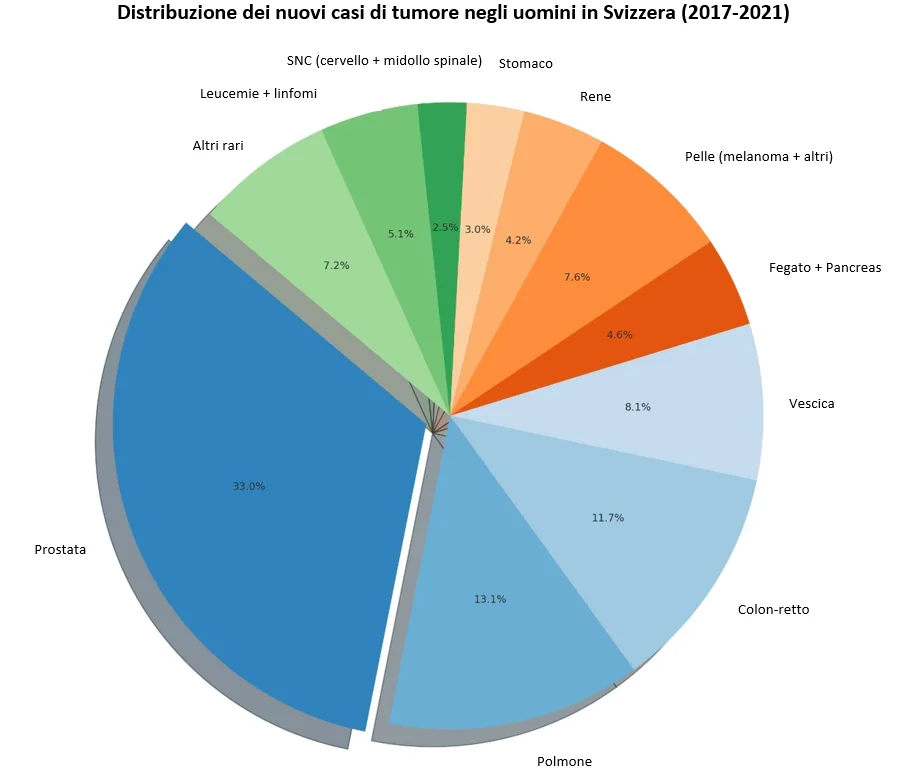
Sì. In Svizzera, il tumore alla prostata è quello più frequente negli uomini: si registrano in media 7’827 nuovi casi all’anno e nel periodo dal 2017 al 2021 i decessi sono stati 1’356. L'età media al momento della diagnosi è di 70,7 anni e di 83,1 anni al momento del decesso. Prima dei 70 anni, il rischio di una tale diagnosi è del 7,5% circa. Questi dati sono lo specchio di una realtà semplice: viviamo più a lungo, effettuiamo diagnosi più accurate e riceviamo trattamenti migliori.
2. Esiste un programma di screening organizzato in Svizzera?
No, non esiste un programma nazionale sistematico a differenza di quanto previsto per il tumore al seno in alcuni cantoni svizzeri. Si tratta quindi di uno screening su iniziativa personale. La Svizzera è a favore dell’informazione e di una decisione condivisa tra il paziente e il suo medico curante.
In sintesi:
Si discute con il proprio medico curante dei benefici attesi e dei rischi (falsi positivi, sovradiagnosi) e poi si prende una decisione insieme.
3. A che età bisogna iniziare a sottoporsi a controlli?
Le raccomandazioni europee (EAU) sottolineano l’importanza di una diagnosi precoce su iniziativa personale, proponendo un dosaggio del PSA (antigene prostatico specifico) agli uomini dopo averli informati in merito a partire dai 50 anni di età, o anche prima, a partire dai 45, in caso di familiarità o origine africana e a partire dai 40 anni in caso di mutazione BRCA 2. La periodicità viene quindi adattata in base al valore del PSA iniziale.
4. Il PSA da solo è sufficiente?
Il dosaggio dell'antigene prostatico specifico (PSA) è un esame di laboratorio eseguito su un prelievo di sangue. Per molto tempo è stato considerato il test di screening per il tumore alla prostata.
Il problema è che è troppo sensibile ma non abbastanza specifico. Tradotto:
un PSA elevato può segnalare la presenza di un tumore. In questo caso, si tratta di un avviso e non di un verdetto;
può anche indicare una semplice ipertrofia benigna o una prostatite, ovvero un'infiammazione della prostata;
viceversa, alcuni tumori significativi possono passare inosservati con un PSA normale.
Di conseguenza, molti uomini si sono ritrovati con biopsie inutili, a volte persino con un trattamento per un tumore che non avrebbe mai causato problemi (sovradiagnosi, sovratrattamento).
RM della prostata: la rivoluzione

Da una decina d’anni, viene proposta innanzitutto la risonanza magnetica della prostata. Infatti, la biopsia non viene più eseguita automaticamente subito dopo aver riscontrato un PSA insolitamente elevato.
L'RM agisce da filtro selettivo. Se mostra una lesione sospetta, viene eseguita una biopsia mirata. Se invece produce un risultato incoraggiante, la biopsia può essere evitata.
I grandi studi l’hanno dimostrato: “PRECISION (2018) ha provato che l’RM multiparametrica prima della biopsia consente di rilevare un maggior numero di tumori significativi e di evitare biopsie inutili. Più recentemente, STHLM3-MRI (2021) ha confermato, su larga scala, che combinando biomarcatori ematici e risonanza magnetica è possibile dimezzare il numero di biopsie e la sovradiagnosi, riuscendo comunque a individuare i tumori significativi. In pratica: meno esami invasivi, meno falsi positivi, più veri tumori significativi individuati. ”
In sintesi:
Il PSA da solo non è più sufficiente
Oggi, la combinazione PSA + RM rappresenta la chiave per uno screening intelligente.
Questo permette di rassicurare molti uomini e di ricorrere alla biopsia solo quando davvero necessaria.
5. La biopsia è rischiosa?
Quando il PSA o l’RM fanno sospettare la presenza di un tumore, l'unico modo per esserne certi è eseguire una biopsia, ovvero prelevare un piccolo frammento di tessuto prostatico in anestesia locale.
Con il vecchio metodo, per via transrettale, l’ago veniva inserito attraverso la parete del retto sotto guida ecografica. Ciò comportava lo svantaggio principale di attraversare la mucosa rettale, zona naturalmente ricca di batteri, con un rischio di infezione talvolta grave (setticemia) che poteva rappresentare fino al 2-5% dei casi, nonostante gli antibiotici preventivi.
Con il nuovo metodo, per via transperineale, l’ago viene inserito attraverso la pelle del perineo (zona tra lo scroto e l’ano). Questa tecnica offre i seguenti vantaggi: evitare il passaggio attraverso il retto, riducendo così il rischio di infezione a meno dell'1%, e consentire una maggiore precisione, soprattutto per le lesioni visibili all’RM. Oggi, questa procedura viene eseguita in regime ambulatoriale, in anestesia locale o leggera.
Biopsie mirate grazie all’RM
In passato, le biopsie prostatiche venivano eseguite sotto guida ecografica, ma senza immagine del tumore: si effettuavano 12 prelievi distribuiti in modo sistematico, come una griglia, senza sapere se questi avrebbero incluso la lesione. Si trattava delle cosiddette biopsie “alla cieca”.
Oggi, la risonanza magnetica viene combinata con l'ecografia (Eco-Fusion). Il prelievo viene effettuato esattamente dalla zona sospetta. Questo metodo consente di ridurre i prelievi inutili, individuare meglio i tumori significativi e diminuire la sovradiagnosi di piccoli tumori indolenti.
In sintesi:
La biopsia resta una tappa obbligata per confermare una diagnosi. Grazie ai notevoli progressi tecnologici, questa procedura presenta meno rischi di infezione (via transperineale) e più precisione (ecografia con tecnica di fusione).
6. Se si rileva un tumore, l'intervento chirurgico viene eseguito automaticamente?
Non è detto. Per i tumori a basso rischio, la regola è la sorveglianza attiva: si monitora la situazione per mezzo del PSA, dell’RM prostatica, delle biopsie mirate se necessario, senza ricorrere a un trattamento immediato. L'obiettivo è preservare la qualità di vita senza compromettere la sicurezza oncologica.
7. Se occorre effettuare un trattamento, come scegliere tra radioterapia e chirurgia?
Il tumore alla prostata localizzato, a rischio intermedio o elevato, può essere trattato efficacemente in due modi:
Con la chirurgia: la prostatectomia totale (oggi sempre più spesso robot-assistita), che consiste nella rimozione della prostata e talvolta dei linfonodi vicini.
Con la radioterapia: oggi molto precisa (IMRT, VMAT o anche SBRT in alcune sedute mirate), spesso associata a una terapia ormonale temporanea.
I risultati delle due modalità in termini di controllo del tumore sono comparabili.
La differenza sta nello stato di salute generale: un paziente giovane e in buona salute tollera bene l'intervento chirurgico, mentre un paziente più fragile o con gravi comorbilità viene spesso orientato verso la radioterapia.
Gli effetti collaterali della chirurgia sono il rischio di incontinenza e di disturbi dell'erezione. Per quanto riguarda la radioterapia, possono manifestarsi irritazioni urinarie o rettali e disturbi erettili progressivi.
Mentre alcuni vogliono “rimuovere” il tumore con la chirurgia, altri preferiscono evitare l’intervento chirurgico e optare per la radioterapia. La decisione finale viene sempre presa da un tumor board multidisciplinare, che include urologo, oncologo, radioterapista e radiologo.
8. Cos'è l'esame PET/TC con PSMA e a chi si rivolge?
La PSMA-PET/TC è un esame di diagnostica per immagini di nuova generazione che, grazie a un'iniezione mirata, rende visibili anche le cellule tumorali più piccole della prostata. È particolarmente indicato per i tumori a rischio intermedio o elevato, oppure in caso di recidiva quando il valore del PSA risale.
La PSMA-PET/TC ha cambiato le carte in tavola. Prima, per cercare le metastasi, si utilizzavano scanner + scintigrafia ossea. La PSMA-PET/TC è più sensibile perché rileva metastasi minuscole, talvolta invisibili con altri metodi e più specifica perché distingue meglio il tumore vero e proprio da un semplice artefatto. Nel 2025, le raccomandazioni europee (EAU) la collocano ormai al centro del bilancio di estensione dei tumori prostatici significativi.
9. Come cambia la strategia nelle forme metastatiche?
Quando il tumore si è già diffuso (metastasi ossee, linfonodali o viscerali), la strategia si basa sulla terapia di deprivazione androgenica (ADT).
Ma, da alcuni anni, l’ADT da sola non è più sufficiente. Si parla quindi di intensificazione precoce e le strategie sono:
ADT + un antiandrogeno di nuova generazione (ARPI)
ADT + docetaxel: soprattutto per le malattie ad alto volume metastatico
A volte ADT + ARPI + docetaxel: triterapia riservata a determinati profili.
In sintesi:
Si prolunga la sopravvivenza globale di diversi anni.
Si ritardano la progressione e le complicanze ossee.
Si mantiene più a lungo una qualità di vita accettabile.
Oggi, anche allo stadio metastatico, non ci si accontenta più di “eliminare il testosterone”. Si colpisce duro fin dall'inizio, il che cambia radicalmente la prognosi.
10. Quali sono le nuove terapie?
Il radioligando del PSMA (Pluvicto® – Lutezio-177-PSMA-617) rappresenta un importante passo avanti nel trattamento dei tumori alla prostata avanzati e resistenti.
Pluvicto® è una terapia innovativa che combina un GPS e una bomba mirata. Il GPS è il ligando che riconosce l'Antigene di Membrana Specifico della Prostata (PSMA), espresso sulla superficie delle cellule tumorali. La bomba è il Lutezio-177, un isotopo radioattivo che emette radiazioni locali. Il radioligando circola, si lega alle cellule tumorali e le distrugge dall'interno, limitando i danni ai tessuti sani. Attualmente, rappresenta un importante passo avanti nel trattamento dei tumori alla prostata metastatici resistenti.
In Svizzera, dal febbraio 2023, Pluvicto è autorizzato per il trattamento dei tumori alla prostata metastatici resistenti alla castrazione (mCRPC PSMA+), dopo il fallimento di un antiandrogeno di nuova generazione e di una chemioterapia a base di taxani.
L'impatto è il miglioramento della sopravvivenza globale (studio VISION, NEJM 2021) e soprattutto della qualità di vita dei pazienti già sottoposti a trattamenti pesanti.
“Alcuni tumori alla prostata hanno un tallone d'Achille genetico: una mutazione dei geni BRCA1 o BRCA2, gli stessi noti in alcuni tumori al seno o alle ovaie.
Normalmente, questi geni aiutano la cellula a riparare i propri errori nel DNA, ma quando sono difettosi, la cellula diventa fragile.
Gli inibitori PARP, come quelli contenuti nella combinazione Akeega® (niraparib + abiraterone), sfruttano questa debolezza: bloccano un altro sistema di riparazione del DNA. Risultato: la cellula cancerosa non è più in grado di riparare i danni subiti e finisce per morire.
È ciò che viene definito medicina di precisione: invece di trattare tutti allo stesso modo, il trattamento viene personalizzato in base al profilo genetico del tumore. ”
Dal 2024, la combinazione Akeega (niraparib + abiraterone + prednisone, con ADT) è approvata in Svizzera come trattamento di prima linea per i pazienti affetti da mCRPC portatori di una mutazione BRCA1/2. Ne risulta così un prolungamento significativo della sopravvivenza senza progressione della malattia e, per la prima volta, un trattamento realmente adeguato al profilo genetico del tumore.
E domani? Al momento sono in fase di sperimentazione clinica gli alfa-emettitori (225Ac-PSMA). Utilizzano l’attinio-225 che emette particelle alfa: molto più energetiche delle beta (lutezio), ma a portata ultra breve. Il loro potenziale è un'efficacia ancora maggiore, anche nelle forme resistenti. Limite attuale: tossicità specifica (grave secchezza delle fauci dovuta all’ancoraggio alle ghiandole salivari). Si attendono grandi studi randomizzati per confermarne la validità.
In sintesi:
Nuovi e promettenti progressi. Siamo entrati in un'era in cui il tumore alla prostata viene trattato “su misura”, in base alle caratteristiche biologiche e molecolari di ciascun paziente.
11. Concretamente, cosa devo fare in questo mese di novembre?
Informarsi, non subire
Conoscere la propria anamnesi familiare: padre, fratello, zio colpiti?
Origine a rischio: uomini di origine africana, portatori della mutazione BRCA2: screening più precoce.
Discutere con il proprio medico
A partire dai 50 anni (o dai 45 anni in caso di rischio) di età, trattare la questione relativa alle informazioni sul PSA.
Esecuzione di una risonanza magnetica prima della biopsia: evita molti gesti inutili e permette alle biopsie di concentrarsi su ciò che conta davvero.
Prendersi cura della propria igiene di vita
Peso: l’obesità aumenta il rischio di tumori aggressivi.
Attività fisica regolare: riduce il rischio e migliora la sopravvivenza.
Fumo: causa tumori più aggressivi, da evitare.
Alcol: bere con moderazione (impatto indiretto tramite infiammazione e metabolismo).
In pratica: ciò che protegge il cuore protegge anche la prostata.
Se viene diagnosticato un tumore: prendere tempo; esistono diverse strategie:
Sorveglianza attiva per le forme poco aggressive.
Chirurgia o radioterapia per le forme localizzate.
Terapie sistemiche moderne (ormonali, mirate, radioligandi) per le forme avanzate.
Decidere da soli è difficile: è sempre un lavoro di squadra che coinvolge paziente, famiglia e specialisti.
I dati per la Svizzera in breve
7'827 nuovi casi/anno (media 2017–2021)
1'356 decessi/anno
Età media alla diagnosi: 70,7 anni (al momento del decesso: 83,1 anni)
Rischio prima dei 70 anni: 7,52% di diagnosi di tumore; 0,31% di decesso
Fonte: Monitoraggio dei tumori in Svizzera (OFS/NKS), stato dei dati al 28.06.2024, pubblicato il 10.12.2024.
Cosa è davvero cambiato nel 2024-2025
Screening su iniziativa personale (EAU): si discute del PSA a partire dai 50 anni, prima in caso di rischio; si abbandona se l’aspettativa di vita è inferiore a 15 anni.
Risonanza magnetica prostatica prima della biopsia: migliore rilevamento dei tumori che contano, meno tumori indolenti, meno biopsie.
Si raccomanda la biopsia transperineale per limitare le infezioni.
PSMA-PET/TC dedicata per lo staging intermedio/elevato e la recidiva.
mHSPC: intensificazione sistematica (ADT + ARPI ± docetaxel) – beneficio confermato in termini di sopravvivenza.
Svizzera: Pluvicto (177Lu-PSMA) autorizzato (24.02.2023); Akeega (niraparib + abiraterone) approvato nel 2024 per mCRPC BRCA1/2.
Influenza sulla pratica medica
Cosa cambia nella mia pratica quotidiana? La qualità del triage. Il PSA non decide più il tuo destino: La l’RM perfeziona la diagnosi, le biopsie agiscono in modo mirato, la biologia (mutazione germinale) fornisce un orientamento, la PET-PSMA rivela l’invisibile e le terapie si adattano al tuo profilo. La nostra promessa: più pertinenza, meno sovratrattamento.
I baffi attirano gli sguardi: cogliamo l'occasione per richiamare l’attenzione sull’importanza di un’informazione di qualità e di un processo decisionale condiviso. Nel 2025, il nostro obiettivo non è aumentare il numero di screening, ma farli in modo più accurato.

Fonti (selezione)
Dati relativi alla Svizzera: Ufficio federale di statistica – Monitoraggio dei tumori in Svizzera, Tumore alla prostata (C61), 2017–2021 (pubblicato il 10.12.2024).
Posizione della Svizzera sul programma di screening organizzato: Lega svizzera contro il cancro, Uomini, informatevi... … (10.11.2022).
Diagnosi precoce (EAU 2024, Pocket): : raccomandazioni per uno screening su iniziativa personale, età e fattori di rischio.
Guidelines EAU 2025 (aggiornamento): staging moderno (PSMA-PET/TC), intensificazione dell’mHSPC, tecniche di biopsia.
Risonanza magnetica prima della biopsia: PRECISION, NEJM 2018 ; STHLM3-MRI, NEJM 2021 (+ follow-up 2024). Radioligando del PSMA (Svizzera): Swissmedic – Pluvicto/Pluvicto CA (autorizzazione in Svizzera del 24.02.2023).
PARP-inibitore combinato approvato in Svizzera: Janssen Switzerland – Akeega (niraparib + abiraterone), annuncio del 03.06.2024; compendium.ch (lista A, rimborso).
Emettitori alfa in fase di sviluppo: riviste 2024–2025 (attinio-225-PSMA).
